بیماری خود ایمنی پوستی اختلالی است که در آن سیستم ایمنی بدن به اشتباه به بافت های سالم حمله می کند. بسته به علت اختلال، بیماری خود ایمنی روی نواحی و اندام مختلف بدن، از جمله پوست، مفاصل (روماتیسمی)، عضلات و سایر اعضا عوارض ایجاد می کند. بسیاری از انواع امراض خود ایمنی، پوستی هستند یعنی بیمار دچار علائمی مانند خارش، حساسیت و لک پوست می شوند.
انواع مختلفی از بیماری های پوست با منشا خود ایمنی وجود دارد که علاوه بر تفاوت در علائم، علت، عوامل خطرساز و درمان منحصر به فرد دارند. در این مقاله مجله سلامت پی جو به علائم انواع بیماری های خود ایمنی پوستی، مانند علت و درمان پسوریازیس، لوپوس، اسکلرودرمی، ای بی EB و ... می پردازیم. با ما تا پایان همراه باشید.
انواع بیماری های خود ایمنی پوستی
بیماریهای خودایمنی پوست انواعی از بیماری ها هستند که باعث می شوند سیستم ایمنی بدن بافت های سالم مانند پوست را دشمن تشخیص دهد و به آنها حمله کند. در نتیجه آسیب بافتی پوست بیمار دچار علائمی می شود که از بثورات خفیف تا ضایعات پوستی شدید و دردناک متغیر هستند.
انواع مختلفی از بیماری های خود ایمنی پوست وجود دارد که شایع ترین آنها:
پسوریازیس (Psoriasis)
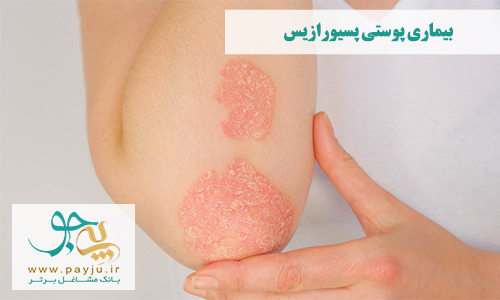
پسوریازیس شایع ترین اختلال خود ایمنی مزمن پوست است. در این اختلال سطح فعالیت سیستم ایمنی بدن از حالت عادی بیشتر می شود و به دلایلی نامشخص باعث رشد سریع سلول های پوستی می شود. این سلول های جدید پوستی به شکل لایه های قرمز پلاک مانند روی هم انباشته می شوند و روی آن ها را لکه های سفید - نقره ای پوست مرده می پوشاند. درنتیجه پوست در نواحی آرنج و زانو حالت فلس مانند و پوسته پوسته به خود می گیرد. به دلیل رنگ نقرهای و حالت پلاک های پوستی، به این بیماری صدفک یا داء الصدف نیز می گویند.
این پلاک های فلس مانند می توانند در هر نقطه از بدن ایجاد شوند، اما در اغلب موارد نواحی پوست سر، پایین کمر، سر آرنج و زانو تحت تاثیر مریضی قرار می گیرند.
پزشک درماتولوژیست (متخصص پوست) در تشخیص و درمان بیماریهای پوستی، از جمله انواع خود ایمنی تخصص دارد. برای گرفتن نوبت غیر حضوری می توانید به لیست بهترین متخصصان پوست و مو در شیراز مراجعه کنید.
علائم پسوریازیس
معمولا علائم پسوریازیس در اوایل جوانی شروع می شوند، اما لازم است بدانید علائم ممکن است ناگهانی و فارغ از سن برای بیماران بروز کنند. غالبا پسوریازیس فقط پوست چند ناحیه از بدن مبتلایان را درگیر عوارض و لکه می کند، اما نوع شدید بیماری می تواند سطح بزرگی از بدن را با پوسته پوسته سفید - نقره ای در بر بگیرد.
علت و درمان پسوریازیس
علت اصلی این عارضه پوستی خود ایمنی پسیورازیس ژنتیکی است، بنابراین معمولا چند عضو خانواده به آن مبتلا می شوند. طبق آمار سال ۲۰۲۳، نزدیک به ۱۳۰ میلیون در سراسر جهان به پسوریازیس مبتلا هستند. یعنی بهطور میانگین نزدیک به ۱.۶٪ از مردم جهان این بیماری خود ایمنی پوست را دارند.
تجربه نشان می دهد علائم و پلاک های پوستی پسوریازیس بهطور دوره ای بهبود می یابند و سپس مدت ها بعد، به علت نامشخص مجددا عود می کنند. علت و محرک بازگشت یا شروع این بیماری خود ایمنی پوست احتمالا عفونت، آسیب پوستی، قرار گرفتن در معرض آفتاب، عوارض دارو، الکل و استرس زیاد هستند. برای درمان پسوریازیس در شیراز می توانید به بهترین پزشکان متخصص مراجعه کنید.
اسکلرودرمی (Scleroderma)
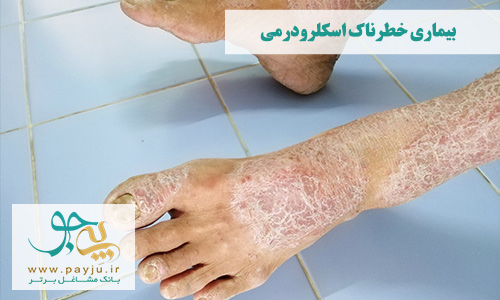
اسکلرودرمی یک بیماری خطرناک خود ایمنی بافت همبند است که با علائمی مانند ضخیم شدن، خشک یا سفت شدن پوست قابل تشخیص است. بافت همبند یکی از ۴ بافت اصلی بدن است که وظیفه اتصال، محافظت و تفکیک انواع بافت های بدن را به عهده دارد.
نام دیگر اسکلرودرمی سختاک یا اسکلروسیس سیستمیک است. این بیماری خود ایمنی از خطرناک ترین انواع امراض پوستی و روماتیسمی است.
اسکلرودرمی ممکن است موضعی یا سیستمیک باشد. اصطلاح سیستمیک یعنی انواعی از بیماری که علائم عمومی دارند و باعث اختلال در چندین عضو و ناحیه پوستی می شوند.
- نوع موضعی اسکلرودرمی
در مواردی که اسکلرودرمی موضعی است، علائم این بیماری خود ایمنی اغلب فقط در پوست ظاهر می شوند، اما گاهی امکان صدمه به استخوان ها و عضلات نیز وجود دارد.
- نوع سیستمیک اسکلرودرمی
اسکلرودرمی سیستمیک علاوه بر پوست، استخوان و ماهیچه، بر سلامت اعضای داخلی بدن از جمله قلب، ریه ها، دستگاه گوارش و کلیه ها نیز تاثیر منفی می گذارد. شدت علائم و عوارض پوستی و داخلی بیماری اسکلرودرمی در هر فرد با دیگران متفاوت است.
دانستنی های اسکلرودرمی
با این که مردان و زنان هر دو در معرض ابتلا به اسکلرودرمی هستند، اما ۸۰٪ از موارد بیماری مربوط به زنان است. یکی از عوامل اصلی خطرساز در بروز این اختلال خود ایمنی، قرار گرفتن در معرض گرد و غبار سیلیکا و پلی وینیل کلراید است.
- بروز علائم این بیماری محدود به سن خاصی نیست، اما معمولا در افراد ۳۰ تا ۵۰ ساله بروز می کند.
- همچنین علائم اسکلرودرمی موضعی که شایع تر است اغلب قبل از سن ۴۰ تا ۴۱ سالگی تشخیص داده می شود.
- سکلرودرمی سیستمیک (عمومی تر) یک سوم از موارد ابتلا را تشکیل می دهد و خطرناک ترین بیماری خود ایمنی محسوب می شود.
- بر اساس بنیاد جهانی اسکلرودرمی، این بیماری نادر تقریبا ۱ نفر در هر ۱۰۰۰۰ را مبتلا می کند و شیوع بیشتری در زنان و جوانان (۳۰ تا ۵۰ سال) دارد.

بیماری خود ایمنی پوستی لوپوس (Lupus)
لوپوس - که با نام لوپوس منتشر نیز شناخته می شود - یک از انواع بیماری خود ایمنی پوستی است که در آن دستگاه ایمنی بدن به سلول های سالم پوست حمله می کند و باعث التهاب و بروز لکه های قرمز می شود. علائم پوستی لوپوس شامل قرمزی، خارش است که در موارد شدید بیماری احتمال درد و زخم نیز وجود دارد. بیماری لوپوس نیز همانند اسکلرودرمی، در شاخه بیماری های روماتولوژی قرار می گیرد.
روماتولوژیست پزشک فوق تخصص درمان بیماری های خود ایمنی سیستمیک، مفاصل و سیستم اسکلتی-عضلانی است. بهتر است در این موارد به بهترین دکتر فوق تخصص روماتولوژیست در شیراز مراجعه کنید.
بر اساس بنیاد لوپوس آمریکا، نزدیک به دو سوم افراد مبتلا به لوپوس اریتماتوز سیستمیک (SLE lupus) دچار علائم پوستی لوپوس می شوند. لازم به ذکر است که لوپوس پوستی نیز علت مشخصی ندارد و به خودی خود رخ می دهد. لوپوس منتشر (SLE) جدی ترین نوع لوپوس است که بر مفاصل، مغز، کلیه ها، قلب و حتی عروق خونی تأثیر می گذارد.
در حالی که درمان قطعی و همیشگی برای لوپوس وجود ندارد، با کنترل علائم می توان این بیماری خود ایمنی را به طور موثر درمان کرد. روش های درمان لوپوس شامل مصرف دارو، محافظت از پوست (در برابر آفتاب) و تغییرات در سبک زندگی می شود.
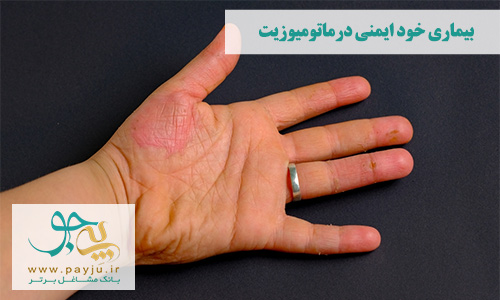
درماتومیوزیت (Dermatomyositis)
یک بیماری دیگر خود ایمنی که علائم پوستی دارد، درماتومیوزیت است. این اختلال عمدتا بر عضلات تأثیر می گذارد، اما می تواند عوارض جانبی آن روی پوست ظاهر شوند. درماتومیوزیت از انواع بیماری پلی میوزیت است - نوعی اختلال خود ایمنی که باعث ضعف عضلانی، درد و گرفتگی شدید ماهیچه می شود. افراد مبتلا به هر کدام از این بیماری های عضلانی ممکن است دچار مشکلات بلع و تنگی نفس شوند که ممکن است بسیار خطرناک باشند.
درماتومیوزیت و پلی میوزیت علائم مشابهی دارند ، اما درماتومیوزیت با بثورات پوستی که معمولا در قسمت فوقانی بدن ظاهر می شوند قابل تشخیص است.علاوه بر این علائم درماتومیوزیت شامل ضخیم و سخت شدن پوست و در مواردی تغییر رنگ پلک ها به رنگ تقریبا بنفش می شود.
جالب است بدانید نشانه های درماتومیوزیت در کودکی با حالت این اختلال در بزرگسالان فرق دارد. درماتومیوزیت نوجوانان (JDM) باعث تب، خستگی، جوش یا راش پوستی و ضعف عضلانی می شود. اغلب موارد ابتلا به درماتومیوزیت کودکان و نوجوانان از ۵ تا ۱۰ سالگی شروع می شود و شیوع این بیماری خود ایمنی پوستی در دختران نزدیک به دو برابر پسران است.
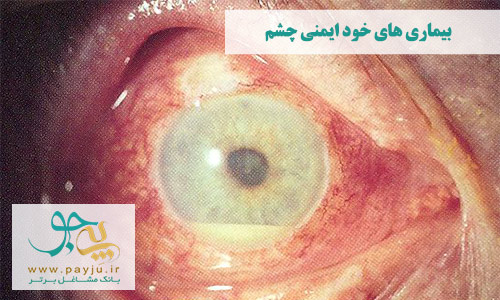
بیماری بهجت (Behcet's Disease)
بهجت نوعی اختلال نادر قلب و عروق است که با نام های بیماری چیچک یا آدمنتیاس نیز شناخته می شود. این بیماری خود ایمنی در واقع یک اختلال نادر قلب و عروق است که باعث التهاب رگ های خون (شریان ها) در تمام بدن می شود.
علائم بیماری بهجت و درمان
علائم اصلی بیماری بهجت شامل آفت دهان، قرمزی و التهاب چشم، بثورات و عوارض پوستی در نواحی تناسلی می شود.
افراد ممکن است درجات مختلفی از این بیماری را نشان دهند. معمولا علائم بیماری بهجت دورهای و عود کننده هستند. یعنی افراد مبتلا به این بیماری ممکن است دوره های بهبودی (که در آن بیماری متوقف می شود یا کند می شود) و دوره های بازگشت یا عود (شدت زیاد بیماری) را تجربه کنند. روش های مختلف درمان بهجت وجود دارند که به مدیریت علائم کمک می کنند، اما بهطور کلی درمان قطعی و همیشگی برای این عارضه وجود ندارد.
طبق آمار Cleveland Clinic، نزدیک به ۷ نفر از هر ۱۰۰۰۰۰ نفر در ايالات متحده به بيماری بهجت مبتلا هستند و آمار ابتلا در سایر نقاط جهان از این عدد بالاتر است. هر کسی در هر سنی ممکن است به بیمتری بهجت مبتلا شود، اما علائم پوستی اغلب در بین سنین ۲۰ تا ۳۰ سالگی شروع به بروز می کنند.
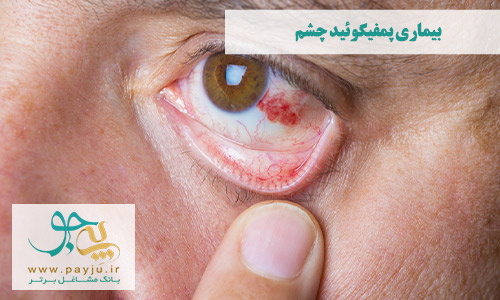
پمفیگوئید چشم (Ocular Cicatricial Pemphigoid)
پمفیگوئید سیکاتریسی چشم (OCP) یک بیماری نادر خود ایمنی است که باعث عوارضی برای پوست و غشای مخاطی چشم - به ویژه ملتحمه - می شود. ملتحمه بافت شفافی است که روی قسمت سفیدی چشم (صلبیه) و داخل پلک ها را می پوشاند.
علائم پمفیگوئید چشم، معمولا شامل تاول پوستی و زخم ملتحمه افراد مبتلا می شود. خصوصیت تاول OCP دردناک بودن و ترشح مایع چرکی است. تاول پمفیگوئید ممکن است روی پوست یا داخل دهان، بینی، مجرای روده، چشم و اندام تناسلی ایجاد شوند.
علت اصلی پمفیگوئید چشمی حمله گلبول های سفید خون به پوست و غشای مخاطی بدن است. علائم بیماران مبتلا به این بیماری خود ایمنی پوست ممکن است در بیش از یک ناحیه از پوست بدن شیوع داشته باشد و حتی ممکن است هر دو چشم دچار عوارض شوند.
دقت کنید که OCP یک بیماری سیستمیک خود ایمنی مزمن است و درمان آن به ادامه مراقبت پزشکی در بلند مدت نیاز دارد. در همین راستا، درمان این اختلال با سرکوب سیستم ایمنی بدن و جلوگیری از واکنش خود ایمنی و پیشرفت بیماری صورت می گیرد. هشدار: افراد مبتلا باید حتما برای درمان پمفیگوئید سیکاتریسی چشم اقدام کنند تا دچار عوارض خطرناکی مانند اسکار یا زخم ملتحمه و در موارد شدید (یا طولانی) نابینایی نشوند.
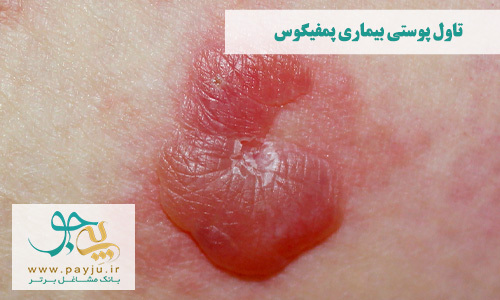
پمفیگوس (Pemphigus)
پمفیگوس نوع دیگری از بیماریهای پوستی با منشا خود ایمنی است که باعث ایجاد تاول یا جوش پوستی پر از چرک می شود. تاول های چرکی پمفیگوس اغلب روی پوست ایجاد می شوند، اما ممکن است در غشاهای مخاطی نیز بوجود بیایند. تاول های پمفیگوس می توانند دردناک یا متورم باشند و باعث خارش بدن شوند.
علت خارش بدن کدام حساسیت های پوستی هستند؟ با کمک عکس آنها را تشخیص دهید.
ابتلا به پمفیگوس ممکن است در هر فرد، فارغ از سن شروع شود، اما این نوع بیماری خود ایمنی پوست معمولا افرادی که ۴۰ تا ۶۰ سال دارند را درگیر می کند و در کودکان بسیار نادر است.
هشدار: در صورتی که پمفیگوس به موقع تحت درمان قرار نگیرند ممکن است مهلک و کشنده باشد. درمان که معمولا با کورتیکواستروئیدها انجام می شود، تاثیر خوبی در مدیریت علائم پمفیگوس دارد.

بیماری پروانهای (ای.بی) یا Epidermolysis Bullosa
انواع مختلفی از بیماری پروانه ای پوست (اپیدرمولیز بولوسا یا ای بی) وجود دارد، اما تنها یکی از آنها زمینه و علت خود ایمنی دارد: اپیدرمولیز بولوسای آکویزیتا (ای بی اِی EBA) تمام انواع این بیماری خاص باعث ایجاد تاول های پر از مایع در پاسخ به آسیب هایی می شود که در حالت عادی نباید باعث عارضه یا واکنش پوستی شوند.
علائم نوع خود ایمنی بیماری پروانهای (ای بی اِی) با تاول هایی که بیشتر روی دست و پا - گاهی همچنین داخل غشای مخاطی - ایجاد می شوند، قابل مشاهده است. تشخیص EBA معمولا دشوار و چالش برانگیز است، اما ویژگی متمایز و قابل تشخیص این نوع از بیماری پروانه ای، شیوع خاص آن در بزرگسالانی که در دهه ۳۰ یا ۴۰ سالگی هستند است.
پزشکان معتقدند علت اصلی ابتلا به EBA هنوز ناشناخته است. با این حال از آنجا که این عارضه سلامتی می تواند چند عضو یک خانواده را بیمار کند، دانشمندان باور دارند عوامل ژنتیکی نقش مهمی ایفا می کنند.
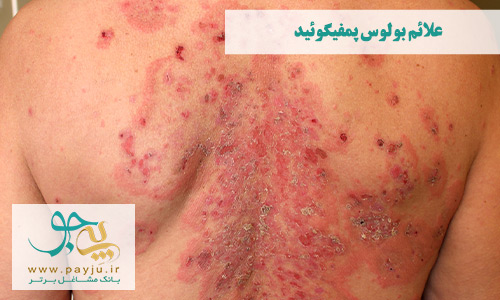
بولوس پمفیگوئید (Bullous Pemphigoid)
بیماری نادر خود ایمنی پوستی بولوس پمفیگوئید باعث ایجاد تاول های بزرگ و پر از مایع در سطح پوست، مخصوصا روی دست و بازوها، پا، شکم و داخل دهان می شوند.
بیشترین میزان شیوع بولوس پمفیگوئید در افراد بالای ۶۰ سال است، اما افراد جوان نیز از ابتلا به این بیماری پوستی مستثنی نیستند. این بیماری در کشورهای غربی شایع تر است و مردان و زنان را به طور مساوی تحت تاثیر قرار می دهد.
بیماری پوستی بولوس پمفیگوئید زمانی رخ می دهد که سیستم ایمنی بدن به لایه نازک بافت پوست که درست زیر لایه بیرونی پوست قرار دارد حمله می کند. گاهی اوقات این اختلال بدون نیاز به درمان و به خودی خود بهبود می یابد، اما در موارد دیگر ممکن است درمان آن سالها طول بکشد.
روشهای درمان معمولا با کنترل علائم یعنی بهبود تاول ها، تسکین خارش و کاهش التهاب پوست توسط سرکوب سیستم ایمنی بدن انجام می شود. هشدار: بیماری خود ایمنی بولوس پمفیگوئید مخصوصا در سالمندانی که مشکلات سلامتی دیگر دارند می تواند مهلک و مرگآور باشد.
بیماری های خود ایمنی پوستی: ضایعات و تاول
آیا میدانستید پوست، بزرگترین عضو بدن است؟ پوست ما نقش یک مانع محافظتی بزرگ در برابر بیماری و صدمات را دارد. این عضو بزرگ به بسیاری از عملکردهای بدن مانند تنظیم دمای داخلی کمک می کند.
با اینکه پوست از ۳ لایه متمایز اصلی تشکیل شده است، اغلب بیماری های خود ایمنی پوست در دو لایه بالایی آن بروز می کنند. «اپیدرم» یا روپوست لایه بالایی و بیرونی ترین لایه پوست است. لایه میانی «درم» نام دارد و حاوی سلول ها، بافت ها و ساختارهای حیاتی است. لایه زیرین نیز «هیپودرم» است که پوست را به عضات متصل می کند.
این دو لایه به کمک پروتئین ها و ساختار مشابه در کنار هم نگه داشته می شوند. هنگامی که دو لایه درم و اپیدرم از هم فاصله بگیرند، تاول ایجاد می شود. اندازه تاول ها ممکن است بزرگ یا خیلی ریز و مایع داخل آنها متشکل از سلول های آسیب دیده یا مرده پوست باشد.
با این که علت اصلی تاول ها ناشی از آسیب پوستی است، قضیه در مورد بیماری های خود ایمنی پوستی فرق می کند. در این دسته از امراض، تاول ها به علت حمله آنتی بادی هایی که سیستم ایمنی بدن تولید می کند به پروتئین های ضروری برای سلامت و عملکرد طبیعی پوست است. در موارد خاص حتی احتمال سر باز کردن تاول و ایجاد زخم باز نیز وجود دارد.
همچنین در برخی بیماری های خود ایمنی پوست، امکان بروز عوارض در غشاهای مخاطی مانند دهان یا مری، داخل مجاری حلق و بینی، یا در مواردی در ناحیه اندام تناسلی و مقعد وجود دارد. در صورت عدم رسیدگی این تاول ها می توانند باعث خونریزی دستگاه گوارش یا مشکلات بلع و تنفس شوند.
بیماری هایی مانند پسوریازیس باعث رشد غیر طبیعی و سریع سلول های پوستی می شوند که روی یکدیگر انباشته و تبدیل به پلاک می شوند. این پلاک ها که شبیه فلس و به رنگ صدفی هستند علائمی مانند درد، سوزش و خارش بدن دارند.
علائم کلی بیماری خود ایمنی پوستی
علائم دیگر بیماری های پوستی ناشی از خود ایمنی عبارتند از:
- ضعف و خستگی مزمن
- التهاب پوست (ورم)
- لکه و تکه های کوچک پوست که قرمز و پوسته پوسته اند
- زخم های پوستی (اسکار)
- ترک خوردن و خشکی پوست که ممکن است باعث خارش بدن یا خونریزی شوند
- فرورفتگی، لبه دار یا ضخیم شدن ناخن ها
- مفاصل سفت و متورم
- ساختار و عملکرد پوست
علت بیماریهای خود ایمنی پوستی
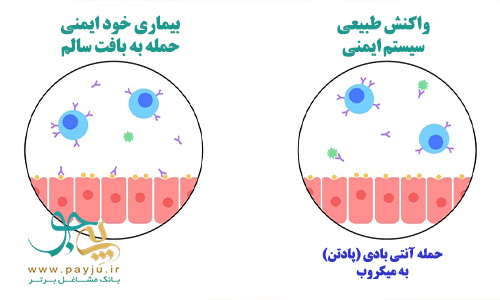
بیماری های پوستی خود ایمنی به این دلیل رخ می دهد که سیستم ایمنی بدن به بافت های سالم خود حمله می کند. سیستم ایمنی بدن به طور معمول برای مقابله با میکروب ها و عوامل خارجی آنتی بادی تولید می کند. آنتبی بادی یا پادتن پروتئین هایی هستند که باکتری ها، ویروس ها و سموم را خنثی می کنند یا از بین می برند.
هنگامی که این آنتی بادی ها به بافت های سالم حمله کنند، اصطلاحا به آنها خود پادتن می گویند. در خصوص بیماری های خود ایمنی پوست، آنتی بادی های مضر به سلول های پوستی یا بافت های کلاژن که برای سلامت پوست ضروری هستند حمله می کنند. دانشمندان علت دلایل دقیق عملکرد اشتباه سیستم ایمنی در موارد بیماری های خود ایمنی را - فارغ از پوستی یا سیستمیک - هنوز نمی دانند.
محققان دلایل مختلفی برای بروز اختلالات خود ایمنی در نظر می گیرند که اصلی ترین آنها اشعه ماوراء بنفش خورشید، عدم تعادل هورمون ها، بیماریهای عفونی و واکنش حساسیت به محرک هایی مانند برخی از غذاها است. تحقیقات ثابت می کند احتمالا برخی از داروها در ایجاد این اختلالات نقش دارند. استرس عامل دیگری است که می تواند در ابتلا به بیماری های پوستی ناشی از خود ایمنی موثر باشد.
بهنظر دانشمندان که برخی افراد استعداد ژنتیکی برای برخی بیماری های پوستی خود ایمنی دارند. افرادی که ژن مرتبط با بیماری را دارند در خطر بیشترابتلا به بیماری پوست یا خود ایمنی هستند. اما تنها زمانی افراد بیمار می شوند که در معرض عوامل محرک و خطرساز بالا نیز قرار بگیرند.
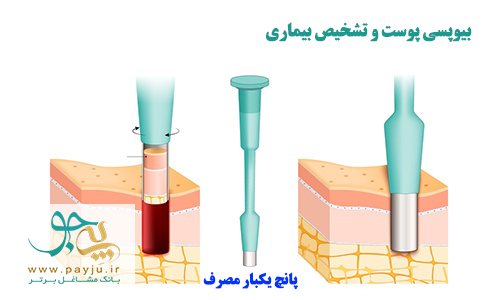
تشخیص بیماری پوستی خود ایمنی
در صورتی که پزشک احتمال بدهد بیماری پوستی شما علت خود ایمنی دارد، ابتدا سابقه دقیق پزشکی شما و علائمتان رامشاهده می کند و معاینه بدنی پوست انجام می دهد. سپس تشخیص قطعی با آزمایش خون و / یا بیوپسی پوست تکمیل می شود.
- آزمایش خون
آزمایش خون می تواند خود پادتن های مرتبط با بیماری خاص پوستی را نشان دهد. زمانی که نوع پروتئین خود پادتنی که باعث ایجاد علائم پوستی شده است شناسایی شود، تشخیص دقیق بیماری نیز میسر می شود.
۲. تست بیوپسی پوست (نمونه برداری)
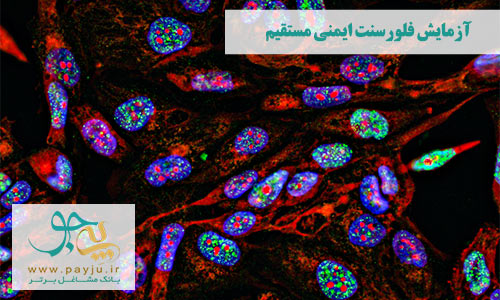
آزمایش بیوپسی با گرفتن نمونه کوچکی از بافت آسیب دیده پوست انجام می شود. سپس نمونه بیوپسی در آزمایشگاه زیر میکروسکوپ بررسی می شود تا یافته های خاصی که علامت یک بیماری پوستی خاص هستند پیدا شوند. یک تکنیک که به تشخیص بسیاری از بیماری های پوستی خود ایمنی کمک می کند، تست ایمونوفلورسانس مستقیم (DIF) برای آزمایش نمونه بیوپسی پوست است.
تست ایمونوفلورسانس
آزمایش فلورسنت ایمنی مستقیم، معیار طلایی و بهترین روش تشخیص بسیاری از انواع بیماری های خود ایمنی پوستی است. از تکنیک ایمونوفلورسانس مستقیم برای تشخیص قطعی لوپوس پوستی، پمفیگوئید سیکاتریکال چشم، پمفیگوس، بیماری پروانه ای (EB) و بولوس پمفیگوئید استفاده می شود.
تست ایمونوفلورسانس اولیه با نوعی رنگ خاص انجام می شود که این رنگ باعث می شود خود پادتن ها (آنتی بادیهای مضر) رنگ (کنتراست) بگیرند و زیر میکروسکوپ مخصوص بهتر دیده شوند. با شناسایی نوع پادتنی که در نمونه بیوپسی وجود دارد انواع بیماری خود ایمنی پوست به درستی قابل تشخیص است.
درمان بیماری های خود ایمنی پوستی
درمان بیماری های خود ایمنی پوستی شامل سه مرحله اصلی می شود:
- مدیریت و کنترل علائم
- سرکوب یا تضعیف فعالیت بیش از حد سیستم ایمنی بدن
- جلوگیری از بروز عوارض مرتبط با این بیماری هاست.
قاعده کلی معمولا این است: هرچه علائم پوستی (لک، جوش و ...) کمتر پخش شده باشد، اختلال در مراحل اولیه است و بنابراین درمان بیماری خود ایمنی پوستی راحت تر و سریع تر انجام می شود.
رایج ترین داروهایی که برای درمان اختلالات پوستی خود ایمنی تجویز می شوند کورتیکو استروئید ها مانند پردنیزون هستند. این داروها اثرات هورمون هایی که بدن به طور طبیعی برای کاهش التهاب تولید می کند را تقلید می کنند و باعث تسکین ورم و حساسیت پوستی می شوند.
البته توجه کنید با اینکه مصرف کورتیکو استروئید ها روش درمانی موثری است، اما نباید برای مدت طولانی از آنها استفاده کنید زیرا ممکن است دچار عوارض جانبی جدی شوید.
درمان تکمیلی برای بیماری خود ایمنی پوست، معمولا با داروهای تضعیف کننده یا سرکوب سیستم ایمنی صورت می گیرد. در این درمان جانبی، داروها برای سرکوب یا کاهش اثرات سیستم ایمنی بدن که بیش از حد طبیعی فعالیت دارد طراحی شده اند. هرچند داروهای سرکوب کننده ایمنی را می توان به تنهایی تجویز کرد، اما معمولا پزشک متخصص آنها را در کنار درمان اصلی و برای کنترل علائم و عوارض شدید بیماری خود ایمنی تجویز می کند.

انواع دارو های مبارزه با بیماری خود ایمنی
داروهای سرکوب کننده سیستم ایمنی که برای درمان بیماری های پوستی خود ایمنی استفاده می شوند عبارتند از:
- مهار کننده های کلسینورین مانند سیکلوسپورین (نام تجاری دارو)
- داروهای سیتوتوکسیک مانند سیتوکسان (سیکلوفسفامید)، ایموران (آزاتیوپرین) و متوترکسات
- عوامل بیولوژیکی مانند اورنسیا (آباتاسپت) و هومیرا (آدالیمومب)
- درمان خود ایمنی با آنتی بادی های مونوکلونال مانند باسیلیکسیماب (سیمولکت)
- برخی از مهار کننده های جانوس کیناز (JAK)، به ویژه زلجانس (توفاسیتینیب)، اولومیانت (باریسیتینیب) و رینوک (آپاداسیتینیب) نیز می توانند مورد استفاده قرار گیرند.
این داروها توسط سازمان غذا و دارو آمریکا (FDA) و فقط برای استفاده خاص تأیید شده اند. یعنی استفاده مخصوص بیماران مبتلا به بیماری های خود ایمنی که بدن آنها به یک یا چند مهار کننده فاکتور نکروز تومور (TNF) پاسخ مناسب نمی دهد یا دچار عوارض می شوند (بدن تحمل دارو را ندارد).
علت این محدودیت، تحقیقاتی هستند که نشان می دهند که خطر ابتلا به عوارض جدی قلبی عروقی مانند سکته قلبی یا مغزی، سرطان، لخته شدن خون (انسداد عروق) و حتی مرگ با استفاده از مهار کننده های JAK افزایش می یابد.
همچنین ممکن است پزشک متخصص پوست و مو برای تسکین علائم و خارش پوست، پمادهای موضعی تجویز کند.
علاوه بر این نور درمانی با اشعه ماوراء بنفش برای مدیریت و تسکین علائم پوستی برخی اختلالات خود ایمنی مانند پسوریازیس مفید است.
چون استرس می تواند باعث شود علائم بدتر شوند، تکنیک های مدیریت استرس احتمالا بخشی از برنامه درمانی شما خواهد بود.
سخن پایانی مجله سلامت پی جو
زندگی با وجود بیماری های خود ایمنی پوستی می تواند چالش برانگیز باشد، به ویژه که این بیماری ها علامت و عوارض ظاهری دارند.
علاوه بر این، اثرات این شرایط می تواند تاثیر دائمی بر سلامت جسمی و روانی فرد مبتلا داشته باشد.
اگر هر کدام از انواع علائم بیماری پوستی خود ایمنی که در بالا ذکر شد را مشاهده کردید، در اولین فرصت به پزشک مراجعه کنید.
پزشک فوق تخصص روماتولوژی (بیماری خودایمنی) یا متخصص پوست و مو کمک می کند علت بروز علائم را بشناسید و روش درمان مناسب را به موقع شروع کنید.
تشخیص و درمان زودهنگام بیماری خود ایمنی احتمالا مهمترین عامل افزایش کیفیت زندگی مبتلایان هستند و برای حفظ سلامت ضروری هستند.
خوشبختانه با پیشرفت علم و تکنولوژی درمان های جدید در دسترس قرار می گیرند. بنابراین چشم انداز افراد مبتلا به انواع بیماری خود ایمنی پوستی زندگی می کنند، روز به روز بهتر و روشنتر خواهد شد.
منبع: ترجمه اختصاصی پی جو از مقالات پزشکی
انواع بیماریهای خود ایمنی پوستی
VeryWellHealthعلائم
FamilyMedicine و درمان
EverydayHealthهمچنین درباره پوست در مجله سلامت پی جو بخوانید:
علائم بیماری کبد در پوست: علت خارش کف دست چیست؟همه چیز درباره فیشیال صورت: فیشیال چیست و چه مزایایی دارد؟مزوتراپی صورت چیست؟ جوانسازی پوست بدون جراحی بانک مشاغل برتر
بانک مشاغل برتر