بیماری لوپوس اریتماتوز سیستمیک (لوپوس) یک بیماری خودایمنی مزمن است که می تواند انواع مختلفی از اعضای بدن را تحت تاثیر قرار دهد. در این بیماری، سیستم ایمنی که به طور عادی بدن را در برابر عفونت و بیماری محافظت می کند، به بافت های بدن خود حمله می کند. این حمله منجر به التهاب و در بعضی موارد، آسیب دائمی به بافت ها می شود، که می تواند در سراسر پوست، مفاصل، قلب، ریه، کلیه ها، سلول های خونی در گردش و مغز تأثیر بگذارد.
بیماری لوپوس چیست و چه کسانی به آن مبتلا می شوند؟
لوپوس اریتماتوز سیستمیک (SLE)، شایع ترین نوع لوپوس است. یک بیماری خود ایمنی است که در آن سیستم ایمنی به بافت های خود حمله می کند و باعث التهاب گسترده و آسیب بافتی در اندام های آسیب دیده می شود. می تواند مفاصل، پوست، مغز، ریه ها، کلیه ها و عروق خونی را تحت تاثیر قرار دهد. هیچ درمانی برای لوپوس وجود ندارد، اما مداخلات پزشکی و تغییرات سبک زندگی می تواند به کنترل آن کمک کند.
بیماری خودایمنی لوپوس چقدر جدی است؟
شدت بیماری لوپوس می تواند از خفیف تا تهدید کننده زندگی متغیر باشد. این بیماری باید توسط یک پزشک یا تیمی از پزشکان متخصص در مراقبت از بیماران SLE درمان شود. افراد مبتلا به لوپوس که مراقبت های پزشکی، مراقبت های پیشگیرانه و آموزش مناسب را دریافت می کنند می توانند عملکرد و کیفیت زندگی را به طور قابل توجهی بهبود بخشند.

علت ابتلا به بیماری لوپوس چیست؟
لوپوس یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به بافتهای خودی حمله میکند. علت دقیق این بیماری هنوز مشخص نیست، اما اعتقاد بر این است که عوامل محیطی، ژنتیکی و هورمونی در بروز آن نقش دارند.
عوامل محیطی: برخی از عوامل محیطی که ممکن است خطر ابتلا به لوپوس را افزایش دهند عبارتند از:
- قرار گرفتن در معرض نور خورشید
- عفونتهای ویروسی و باکتریایی
- برخی داروها
- عوامل ژنتیکی
افراد مبتلا به بیماری لوپوس اغلب دارای سابقه خانوادگی این بیماری هستند. این نشان میدهد که ژنها نقش مهمی در بروز لوپوس دارند.
عوامل هورمونی: زنان بیشتر از مردان در معرض ابتلا به لوپوس هستند. این امر ممکن است به دلیل نقش هورمونهای زنانه در سیستم ایمنی بدن باشد.
ترکیب عوامل: احتمال میرود که علت لوپوس ترکیبی از عوامل محیطی، ژنتیکی و هورمونی باشد. به این معنی که یک فرد ممکن است مستعد ابتلا به لوپوس باشد، اما اگر در معرض عوامل محیطی خاصی قرار نگیرد، دچار این بیماری نمیشود.
علت دقیق لوپوس هنوز مشخص نیست، اما تحقیقات در این زمینه ادامه دارد. با درک بهتر علت این بیماری، میتوان راههای پیشگیری و درمان آن را توسعه داد.
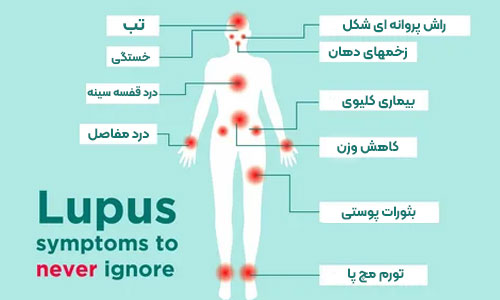
** علائم لوپوس را هرگز نادیده نگیرید
علائم و نشانه های بیماری لوپوس چیست؟
افراد مبتلا به لوپوس ممکن است علائم مختلفی از جمله خستگی، بثورات پوستی، تب و درد یا تورم در مفاصل را تجربه کنند. در برخی از بزرگسالان، علائم لوپوس ممکن است به صورت دوره ای ظاهر شوند و ناپدید شوند. این دوره های علائم را «شعله ور شدن» می نامند. شعله ور شدن ها ممکن است هر چند وقت یکبار اتفاق بیفتند، گاهی اوقات حتی با فاصله چند سال. در برخی دیگر از بزرگسالان، شعله ور شدن ها ممکن است بیشتر اتفاق بیفتند.
سایر علائم لوپوس می تواند شامل حساسیت به نور خورشید، زخم دهان، آرتریت، مشکلات ریوی، مشکلات قلبی، مشکلات کلیوی، تشنج، روان پریشی و اختلالات خونی و ایمنی باشد. برای تشخیص بیماری های خودایمنی باید توسط فوق تخصص روماتولوژی در شیراز یا هر شهر دیگر معاینه شوید.
- آرتریت که باعث درد و تورم مفاصل و سفتی صبحگاهی می شود.
- تب ها
- خستگی یا احساس خستگی اغلب.
- بثوراتی که روی صورت در سراسر بینی و گونه ها ظاهر می شود. این راش مالاریا یا "پروانه ای" نامیده می شود
- بثورات پوسته پوسته گرد که می توانند در هر جایی از بدن ظاهر شوند.
- حساسیت به نور خورشید که ممکن است باعث جوش شود.
- ریزش مو.
- زخم هایی که معمولاً بدون درد هستند در بینی و دهان (اغلب روی سقف دهان).
- تغییر رنگ در انگشتان دست و پا – آبی مایل به ارغوانی، سفید یا قرمز – در اثر سرما و استرس (پدیده رینود).
- تورم غدد.
- تورم در پاها یا اطراف چشم.
- درد هنگام تنفس عمیق یا دراز کشیدن، ناشی از التهاب پوشش اطراف ریه یا قلب.
- سردرد، سرگیجه، افسردگی، گیجی یا تشنج.
- درد شکم.
دیگر علائم بیماری لوپوس
آسیب کلیه که می تواند منجر به تغییراتی در عملکرد کلیه از جمله نارسایی کلیه شود. به این بیماری نفریت لوپوس می گویند.
تشنج و مشکلات حافظه ناشی از تغییرات در مغز و سیستم عصبی مرکزی.
مشکلات قلبی:
آسیب دریچه قلب به دلیل التهاب که منجر به زخم می شود.
التهاب پوشش اطراف عضله قلب که پریکاردیت نامیده می شود.
التهاب خود عضله قلب که میوکاردیت نامیده می شود
التهاب عروق خونی که واسکولیت نامیده می شود.
لخته شدن خون به دلیل سطوح بالای اتوآنتی بادی های خاص به نام آنتی بادی های آنتی فسفولیپید.
تعداد کم گلبول های خون از جمله گلبول های قرمز، گلبول های سفید و پلاکت ها.
التهاب بافتی که ریه ها را احاطه کرده است و باعث دردناک شدن تنفس می شود. به این بیماری پلوریت می گویند.
برخی از افراد مبتلا به لوپوس ممکن است بیشتر در معرض ابتلا به بیماری های دیگر مانند بیماری قلبی عروقی به دلیل التهاب قلب و بافت های عروق خونی ناشی از لوپوس باشند که می تواند منجر به موارد زیر شود:
آترواسکلروز، زمانی اتفاق میافتد که چربی و سایر مواد به دیواره رگ خونی بچسبند و پلاک تشکیل دهند. این می تواند در رگ های خونی در سراسر بدن اتفاق بیفتد.
بیماری عروق کرونر، که زمانی اتفاق می افتد که پلاک در شریان هایی که خون را به قلب می رسانند، ایجاد می شود. این می تواند جریان خون را هنگامی که لخته خون تشکیل می شود یا تکه ای از پلاک پاره می شود و باعث حمله قلبی می شود، قطع کند.

چه کسانی به لوپوس مبتلا می شوند؟
لوپوس یک بیماری خودایمنی مزمن است که در آن سیستم ایمنی بدن به بافتهای سالم بدن حمله میکند. این بیماری میتواند هر کسی را در هر سنی مبتلا کند، اما زنان حدود 9 برابر بیشتر از مردان به آن مبتلا میشوند.
- سن : لوپوس اغلب در افراد بین 15 تا 45 سال تشخیص داده میشود، اما میتواند در دوران کودکی یا در اواخر زندگی نیز رخ دهد.
- جنسیت: زنان حدود 9 برابر بیشتر از مردان به لوپوس مبتلا میشوند.
- سابقه خانوادگی: اگر یکی از اعضای خانواده شما مبتلا به لوپوس یا بیماری خودایمنی دیگری است، ممکن است بیشتر در معرض ابتلا به لوپوس باشید.
پیش آگهی لوپوس بسته به شدت بیماری و پاسخ به درمان متفاوت است. با این حال، اکثر افراد مبتلا به لوپوس میتوانند زندگی طولانی و سالمی داشته باشند.
عوارض ابتلا به بیماری لوپوس چیست؟
لوپوس میتواند تأثیرات کوتاهمدت و بلندمدت بر زندگی فرد داشته باشد. تشخیص زودهنگام و درمانهای مؤثر میتواند به کاهش اثرات مخرب SLE و بهبود شانس عملکرد و کیفیت زندگی بهتر کمک کند. با این حال، دسترسی ضعیف به مراقبت، تشخیص دیرهنگام، درمانهای کمتر مؤثر و پیروی ضعیف از رژیمهای درمانی ممکن است اثرات مخرب SLE را افزایش داده و باعث عوارض بیشتر و افزایش خطر مرگ شود.
لوپوس میتواند عملکرد فیزیکی، ذهنی و اجتماعی فرد را محدود کند. این محدودیتها میتواند بر کیفیت زندگی فرد تأثیر بگذارد، بهویژه اگر دچار خستگی شود. خستگی شایعترین علامتی است که بر کیفیت زندگی افراد مبتلا به SLE تأثیر منفی میگذارد.
- سایر عوارض کوتاه مدت لوپوس عبارتند از:
تب، درد مفاصل، بثورات پوستی، زخم دهان، سردرد، حساسیت به نور، مشکلات کلیوی، مشکلات کبدی، مشکلات ریوی، مشکلات قلبی، اختلالات خونی، عوارض بلندمدت
- عوارض بلندمدت لوپوس میتواند شامل موارد زیر باشد:
از دست دادن عملکرد کلیه، از دست دادن عملکرد کبد، نارسایی قلبی، سکته مغزی، سرطان

تشخیص بیماری لوپوس چگونه امکان پذیر است؟
تشخیص لوپوس توسط یک ارائهدهنده مراقبتهای بهداشتی با ارزیابی علائم، معاینه فیزیکی، تصویربرداری و آزمایشهای آزمایشگاهی انجام میشود. تشخیص لوپوس میتواند دشوار باشد، زیرا علائم و نشانههای اولیه آن غیراختصاصی هستند و میتوانند شبیه به علائم و نشانههای بیماریهای دیگر باشند. اگر فقط از آزمایش خون برای تشخیص استفاده شود، ممکن است لوپوس اشتباه تشخیص داده شود. از آنجایی که تشخیص میتواند چالشبرانگیز باشد، مراجعه به پزشک متخصص روماتولوژی برای تشخیص نهایی مهم است. اگر به دنبال بهترین فوق تخصص روماتولوژی در شیراز هستی حتما مطلب درج شده را مشاهده کنید.
بیماری لوپوس چگونه درمان می شود؟
درمان بیماری لوپوس اغلب به یک رویکرد تیمی نیاز دارد زیرا تعداد اندام هایی که می توانند تحت تأثیر قرار گیرند. درمان لوپوس در درجه اول شامل داروهای سرکوب کننده سیستم ایمنی است که فعالیت سیستم ایمنی را مهار می کند. هیدروکسی کلروکین و کورتیکواستروئیدها (به عنوان مثال، پردنیزون) اغلب برای درمان SLE استفاده می شود. FDA در سال 2011 بلیموماب را تایید کرد، اولین داروی جدید برای SLE در بیش از 50 سال. SLE همچنین ممکن است با سایر شرایط خودایمنی که نیاز به درمان های اضافی دارند، مانند سندرم شوگرن، سندرم آنتی فسفولیپید، تیروئیدیت، آنمی همولیتیک، و پورپورای ترومبوسیتوپنی ایدیوپاتیک رخ دهد.
برگرفته از سایت www.cdc.gov
 بانک مشاغل برتر
بانک مشاغل برتر