بیماری هپاتیت ب به همراه علائم و نشانه های آن
بیماری هپاتیت ب به همراه علائم و نشانه های آن
هپاتیت ب عفونت ویروسی خطرناکی است که میتواند منجر به مرگ بیمار شود اما واکسنی موثر برای آن ساخته شده و روشهایی نیز برای پیشگیری از انتقال آن وجود دارد.
بیماری هپاتیت B عفونتی است که ناشی از ویروس هپاتیت B (HBV) است. این بیماری میتواند باعث ایجاد عفونت مزمن شود و بیماران را در معرض خطر مرگ ناشی از سیروز و سرطان کبد قرار دهد. واکسن ایمن و موثری که ۹۸ تا ۱۰۰ درصد در برابر هپاتیت B محافظت میکند، ساخته شده است. پیشگیری از ابتلا به عفونت هپاتیت B مانع از بروز عوارضی نظیر بیماری مزمن و سرطان کبد میشود.
روش انتقال بیماری هپاتیت ب
(در نواحی که این بیماری در آن جا بومی است، هپاتیت B عمدتا از طریق مادر به فرزند در هنگام تولد یا از طریق انتقال افقی ( قرار گرفتن در معرض خون آلوده)، به خصوص از کودک آلوده به کودک غیرآلوده طی ۵ سال اول زندگی منتقل میشود.
هپاتیت ب همچنین از طریق زخم ناشی از سر سوزن، خالکوبی، سوراخ کردن (مثلا سوراخ کردن گوش) و قرار گرفتن در معرض خون و مایعات بدن آلوده مانند بزاق، مایعات قاعدگی، مایعات واژنی و مایع منی انتقال پیدا میکند.
بیماری هپاتیت B از طریق رابطه جنسی نیز انتقال پیدا میکند، به ویژه در مردانی که با مردان دیگر رابطه جنسی دارند و افراد دگرجنسگرای دارای شرکای جنسی متعدد.
انتقال ویروس همچنین از طریق استفاده مجدد از سوزنها و سرنگها در مکانهای بهداشتی و یا در میان افرادی که مواد مخدر تزریق میکنند، اتفاق میافتد. علاوه بر این، عفونت میتواند در جریان انجام رویههای پزشکی، جراحی و دندانپزشکی، طی خالکوبی یا از طریق استفاده از تیغهای صورت تراشی و اشیاء مشابهی که با خون فرد بیمار آلوده در تماس هستند، منتقل شود.
ویروس هپاتیت B میتواند حداقل ۷ روز در خارج از بدن زنده بماند. طی این مدت، ویروس در صورت وارد شدن به بدن فردی که واکسن آن را دریافت نکرده است، میتواند موجب عفونت شود. دوره نهفتگی ویروس هپاتیت B به طور متوسط ۷۵ روز است اما بین ۳۰ تا ۱۸۰ روز متغیر است.
علائم بیماری هپاتیت ب
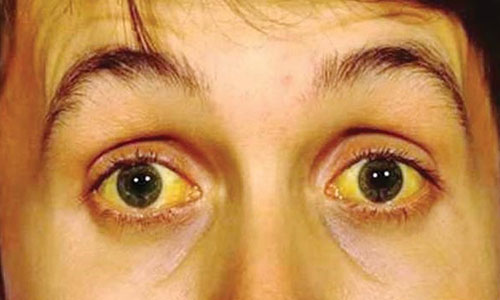
بیشتر افراد وقتی به تازگی با ویروس هپاتیت B آلوده میشوند، دارای هیچ نشانهای نیستند. اگرچه برخی از افراد دچار علائمی مانند زرد شدن پوست و چشمها (ٰزردی)، تیرگی ادرار، خستگی شدید، تهوع، استفراغ و درد شکمی میشوند.
بخش کوچکی از افراد مبتلا هپاتیت حاد ممکن است در نهایت دچار نارسایی حاد کبدی شوند که میتواند منجر به مرگ شود. در برخی از افراد نیز، ویروس هپاتیت B میتواند منجر به بروز عفونت کبدی مزمنی شود که منتهی به سیروز و سرطان کبد خواهد شد.
علایم و روش انتقال بیماری هپاتیت ب چیست؟
چه کسی در معرض خطر ابتلا به بیماری مزمن است؟
احتمال اینکه عفونت حاد به حالت مزمن تبدیل شود، بستگی به سنی دارد که فرد در آن دچار عفونت میشود. احتمال بروز عفونت مزمن در کودکان دارای سن کمتر از ۶ سالی که به ویروس هپاتیت B آلوده میشوند، بالاترین مقدار است.
در نوزادان و کودکان:
۸۰-۹۰ درصد از نوزادان عفونی شده در جریان سال اول زندگی دچار عفونت مزمن میشوند.
۳۰-۵۰ درصد از کودکان عفونی شده قبل از سن ۶ سالگی دچار حالت مزمن بیماری خواهند شد.
در بزرگسالان:
کمتر از ۵ درصد از افرادی که در بزرگسالی عفونی میشوند، دچار عفونت مزمن خواهند شد.
۲۰-۳۰ درصد از افرادی که به صورت مزمن عفونی هستند، دچار سیروز و یا سرطان کبد خواهند شد.
تشخیص بیماری هپاتیت ب
تشخیص هپاتیت B از هپاتیتی که به وسیله دیگر عوامل ویروسی ایجاد میشود، بر اساس نشانههای بالینی ممکن نیست. تشخیص این بیماری نیاز به تایید آزمایشگاهی دارد. آزمایشهای خونی متعددی برای تشخیص و نظارت بر افراد مبتلا به هپاتیت B در دسترس است. از برخی از این آزمایشها میتوان برای تشخیص حاد یا مزمن بودن بیماری نیز استفاده کرد.
تشخیص آزمایشگاهی عفونت هپاتیت B متکی بر تشخیص آنتی ژن سطحی هپاتيت B(HBsAg) است.
عفونت حاد هپاتیت B با حضور HBsAg و آنتیبادی آنتیژن مركزی هپاتيت B(HBC Ab) تشخیص داده میشود.
در مراحل اولیه عفونت، بیماران از نظر آنتیژن e هپاتیت B (HBeAg) سرم مثبت هستند. HBeAg معمولا نشانگر سطوح بالای تکثیر ویروس است و حضور این آنتیژن نشان میدهد که خون و مایعات بدن فرد آلوده بسیار عفونی است.
عفونت مزمن با ویژگی حضور HBsAg به مدت حداقل ۶ ماه مشخص میشود (با یا بدون همزمانی با HBeAg).
ماندگاری HBsAg شاخص اصلی خطر توسعه بیماری مزمن کبدی و سرطان کبد در مراحل بعدی زندگی است.
درمان بیماری هپاتیت B
درمانی خاصی برای هپاتیت حاد B وجود ندارد و مراقبت با هدف حفظ راحتی و تعادل مناسب غذایی از جمله جایگزینی مایعات از دست رفته بدن بیمار طی استفراغ و اسهال انجام میشود. موضوع مهم، اجتناب از مصرف داروهای غیرضروری است. استامینوفن و داروهای ضد استفراغ نباید مورد مصرف قرار گیرد.
عفونت مزمن هپاتیت ب را میتوان با داروهایی از جمله داروهای ضد ویروسی خوراکی مورد درمان قرار داد. درمان میتواند پیشرفت سیروز را آهسته کند و باعث کاهش شیوع سرطان کبد شود و بقا بیمار را بهبود بخشد.
سازمان جهانی بهداشت استفاده از داروهای خوراکی تنوفوویر (tenofovir) یا انتکاویر (entecavir) را به عنوان قویترین داروها برای سرکوب ویروس هپاتیت B توصیه میکند. این داروها در مقایسه با داروهای دیگر، به ندرت منجر به مقاومت دارویی میشوند، مصرف آنها ساده است (یک قرص در روز) و دارای عوارض جانبی کمتری هستند.
در بیشتر افراد، این داروها عفونت هپاتیت ب را درمان نمیکنند بلکه فقط تکثیر ویروس را سرکوب میکنند. بنابراین بیشتر افرادی که درمان هپاتیت B را آغاز میکنند باید آن را در کل دوران زندگی خود ادامه دهند.
از جمله عوارض طولانی مدت عفونتهای HBV، سیروز و سرطان کبد است. سرطان کبد به سرعت پیشرفت میکند و از آن جایی که گزینههای درمان محدود هستند، به طور کلی نتیجه درمان ضعیف است. در کشورهای کم درآمد، بیشترین افرادی که دچار سرطان کبد میشوند، طی چند ماه پس از تشخیص از دنیا میروند. در کشورهای پردرآمد، جراحی و شیمی درمانی میتواند تا چندین سال به عمر این بیماران اضافه کند. پیوند کبد نیز گاهی در بیماران مبتلا به سیروز در کشورهای پردرآمد انجام میشود که میزان موفقیت حاصل از آن متغیر است.
پیشگیری از بیماری هپاتیت ب
واکسن هپاتیت پایه اصلی پیشگیری از هپاتیت B است. سازمان جهانی بهداشت توصیه میکند که تمامی نوزادان واکسن هپاتیت B را در اسرع وقت پس از تولد دریافت کنند (این واکسن طی سه نوبت داده میشود).
مجموعه کامل واکسن در بیش از ۹۵ درصد از نوزادان، کودکان و افراد بزرگسال جوان موجب تولید آنتیبادیهای حفاظتی میشود. حفاظت حاصل از واکسن حداقل ۲۰ سال تداوم دارد و احتمالا مادامالعمر است. همه کودکان و افراد کمتر از ۱۸ سالی که این واکسن را دریافت نکرده و در جوامعی زندگی میکنند که در آن این بیماری شیوع بومی کم تا متوسطی دارد، باید واکسن را دریافت کنند. همچنین افرادی که در گروههای پرخطر قرار دارند، نیز لازم است در برابر بیماری واکسینه شوند. این گروهها عبارتند از:
افرادی که به طور مکرر نیاز به خون یا فرآوردههای خونی دارند، بیماران دیالیزی و دریافت کنندگان پیوند عضو
افرادی که در زندان به سر میبرند
افرادی که مواد مخدر تزریق میکنند
افرادی که دارای تماسهای خانگی یا جنسی با افراد مبتلا به عفونت مزمن HBV هستند
افراد دارای شرکای جنسی متعدد
کارکنان بهداشت و درمان و افراد دیگری که به خاطر شغل خود در معرض خون و فرآورده های خونی قرار میگیرند
افرادی که نوبت واکسن خود را تکمیل نکردهاند و قصد سفر به مناطقی دارند که این بیماری در آن جا شیوع دارند
واکسن هپاتیت ب سابقه عالی از ایمنی و اثربخشی دارد. از سال ۱۹۸۲، بیش از ۱ میلیارد دز واکسن هپاتیت B در سراسر جهان مورد استفاده قرار گرفته است. در بسیاری از کشورها که ۸ تا ۱۵ درصد از کودکان آن به صورت مزمن با هپاتیت B آلوده میشدند، واکسیناسیون موجب شد این رقم به کمتر از ۱ درصد برسد.
علاوه بر واکسیناسیون نوزادان، اجرای استراتژیهای ایمنی خونی شامل غربالگری مطمئن خون و اجزای خون اهدا شده مورد استفاده برای انتقال میتواند از انتشار HBV کمک کند.
استفاده از روشهای ایمن تزریق و حذف تزریقات غیرضروری و ناسالم میتواند استراتژیهای موثری برای محافظت در برابر انتقال HBV باشد. علاوه بر این، رعایت موارد ایمنی در روابط جنسی مانند به حداقل رساندن شرکای جنسی و استفاده از ابزارهای حفاظتی نظیر کاندوم نیز دربرابر انتقال محافظت میکند.
سخن پایانی
ههپاتیت ب عفونتی است که میتواند به حالت مزمن درآمده و موجب سیروز و سرطان کبد و در نهایت مرگ بیمار شود و لازم است تمامی نوزادان دربرابر این بیماری واکسینه شوند.
بیشتر بخوانید :
علائم و نشانه های سرطان کبد بانک مشاغل برتر
بانک مشاغل برتر